
Preguntas frecuentes sobre los Procesos Participativos
marzo 5, 2024
Webinar: Utilidad de las evaluaciones económicas en el ámbito hospitalario.
abril 16, 2024
Desde hace varios años, en nuestro medio, se ha venido hablando de la necesidad de incorporar procesos deliberativos en las tomas de decisiones en salud. La importancia se centra, según la definición dada por Fearon en 1998, en que durante estos procesos se permite a un grupo de actores recibir e intercambiar información de interés, realizar un análisis crítico de algún inconveniente y lograr un acuerdo que va a apoyar una toma de decisión (1).
Por ejemplo, es bien conocido que este proceso es establecido como parte fundamental en las evaluaciones de tecnologías en salud para entregar evidencia, perspectivas y valores para soportar toma de decisiones abiertas, transparentes y responsables (2). Aunque no es el único propósito de este tipo de procesos en nuestro sistema de salud, cabe mencionar que se emplean con gran frecuencia para analizar situaciones especiales, identificar barreras de acceso a tecnologías, generar recomendaciones y rutas de acción durante el journey del paciente, y finalmente consensos específicos para el tratamiento de una patología en un contexto especial de país o región.
Debido al impacto que tienen estos procesos deliberativos dentro de la toma de decisiones en salud, se han descrito los principios que deben cumplir para asegurar que se han realizado con calidad, dentro de estos se encuentra la transparencia, la inclusividad y la imparcialidad (2). La transparencia hace referencia a la importancia de describir explícitamente y disponer de manera pública la información, lo que promueve la legitimidad y que las partes interesadas puedan juzgar que la decisión resultante es justa. La inclusividad se refiere a la importancia de brindar una perspectiva para que la decisión tenga la mejor posibilidad de reflejar la realidad de las personas que se verán impactadas con la decisión. Y finalmente, la imparcialidad se refiere a que quienes participan en un proceso deliberativo deben percibirse como libres de influencias indebidas y por eso se respaldan a través de una declaración de conflictos de interés para que todos los participantes puedan tener contribuciones equitativas (2)
Esquema 1: Importancia y Principios de Calidad de los Procesos Deliberativos

Elaboración Propia. Tomado de (1, 2)
Método Delphi modificado
Entrando un poco en los diferentes métodos que existen y son más empleados para guiar un proceso deliberativo, se encuentra que uno de los más empleados es el método Delphi modificado, el cual ha tenido ajustes desde la década de 1960 para permitir su uso en el ámbito sanitario con el fin de lograr, en la medida de lo posible, un consenso para un problema clínico (3,4). Algunas definiciones reportan que este método se centra en alcanzar consenso entre los participantes; sin embargo, no ha sido el único y se considera que no necesariamente es exclusivo para esto; por tanto, se han propuesto otros alcances como: agregación de ideas, hacer predicciones frente a un tema incierto y para determinar las opiniones de los expertos (3).
El método Delphi es un proceso iterativo que utiliza una progresión de rondas repetidas de votación y discusión que se emplea cuando hay poca o ninguna evidencia definitiva, hay un nivel de incertidumbre considerable sobre un tema, y no se pueden emplear otros métodos para generar evidencia, por tanto, la opinión de expertos se vuelve importante (3,4). Dentro del ámbito de la salud se puede emplear específicamente para: evaluar conocimiento actual, resolver controversias en la gestión, formular guías teóricas o metodológicas, desarrollar herramientas de evaluación e indicadores, y generar recomendaciones para la acción y priorizar medidas (5).
El primer paso para el desarrollo de un Delphi es definir el problema específico o pregunta que se quiere resolver, esto debe estar completamente claro desde el inicio. Se continua con la invitación a los participantes, los cuales deben ser adecuadamente seleccionados, deben ser expertos y que tengan credibilidad en un campo como médicos, investigadores o pacientes que han experimentado el impacto de la enfermedad, intervención o condición en cuestión. También es importante tener en cuenta la representatividad que se quiere tener del ejercicio frente a variables como interdisciplinariedad, diferencias geográficas y administrativas como régimen de afiliación (6).
De manera paralela el grupo metodológico va desarrollando una búsqueda de literatura para tener información de la evidencia existente que va a apoyar la generación del primer set de preguntas y, por tanto, del cuestionario que será enviado en la primera ronda. Este set de información recopilada en la revisión de literatura se puede compartir a los participantes para facilitar el proceso (6) si se considera pertinente y va a aportar a la discusión más adelante. Para iniciar el contacto con los panelistas, es clave compartir una invitación formal al proceso con información detallada del objetivo, el alcance y la metodología por desarrollar. Cuando aceptan participar y se cuenta con el número requerido para el alcance planteado, se inicia la primera ronda (6).
Durante esta primera ronda, se comparte el cuestionario construido a partir de la revisión de literatura con el fin de obtener las opiniones individuales, ideas novedosas o comentarios de interés recogidas a través del conocimiento y la experiencia de los panelistas (6). El punto clave es mantener el anonimato para eliminar algún impacto de persuasión para aceptar mensajes en contra de su propio juicio (7,8). Las respuestas de los participantes de la ronda 1 son analizadas con estadística descriptiva como medidas de tendencia central, de dispersión, porcentajes y frecuencia, tablas y gráficas junto con algunos comentarios recibidos durante el diligenciamiento del cuestionario a modo de retroalimentación. También se tendrán afirmaciones para validar nuevamente con los panelistas en las siguientes rondas de trabajo (5,6).
Ya en la ronda 2 se puede generar nuevamente un cuestionario para compartir con los panelistas junto con un feedback (6). Esto va a llevar a un nuevo análisis por los panelistas y posiblemente a ajuste de las respuestas para alcanzar ese consenso o mejor acuerdo posible que se está buscando. La ronda 3 es el foco principal ya que permite la interacción de los expertos para aportar aclaraciones sobre algunos puntos de interés y presentar argumentos para justificar sus puntos de vista (4). En la práctica habitual y desde nuestra experiencia es complejo llevar a cabo más de 3 rondas en un método Delphi, es por esto por lo que desde un inicio se puede definir el número de rondas a realizar basado en la complejidad del tema y el nivel de profundidad que se quiere tener.
Ahora, sabemos que tradicionalmente, el consenso es considerado como el resultado primario de un estudio Delphi, sin embargo, hay discrepancias frente a lo que se puede entender como consenso: puede ser una opinión de grupo, alineación absoluta de la opinión de expertos o solidaridad frente a un sentimiento o temática (5). Lo importante para tener en cuenta es que se debe definir qué se va a considerar en un consenso, comúnmente usado como un porcentaje de acuerdo basado en un punto de corte predefinido, medida de tendencia central o la combinación de estos (5). Estas definiciones pueden ser: porcentaje de acuerdo (x% con la misma puntuación), medida de tendencia central (mediana >7 en una escala Likert de 9 puntos), proporción dentro de un rango (x% de los participantes puntúan por encima de una determinada puntuación) y dispersión de las respuestas (rango intercuartílico de 1 en una escala tipo Likert) (8).
Una vez terminado el desarrollo del proceso deliberativo, debido a su uso para generar información de interés, también se debe evaluar la calidad del proceso con el que se llevó a cabo centrándose en la explicación y claridad de la evaluación, de la identificación y planteamiento del problema de investigación, la selección del panel, la anonimidad de los panelistas, la retroalimentación controlada, las rondas iterativas, los criterios de consenso, el análisis de resultados, criterios de cierre y estabilidad de los resultados (5).
Grupo nominal
Otro método empleado puede ser la técnica de grupo nominal, que consiste en generar ideas de forma silente e independiente. En este caso los participantes inician el ejercicio de manera presencial y reciben una pregunta, reflexionan sobre ella generando ideas de manera individual, más adelante el moderador promueve que cada participante exprese sus ideas al grupo, se genera un debate para clarificar las ideas o afirmaciones y por último se clasifican o valoran las ideas debatidas en privado en una escala de 1 a 5 o de 1 a 10, las ideas mejor calificadas se conservan y las demás se descartan (6,8). Por supuesto en este caso no se logra el anonimato y se espera tener un único espacio de contacto máximo de 2 horas para responder a una única pregunta. La ventaja de este método es que se establece asociaciones colaborativas entre los participantes y puede ser usada para explorar perspectivas de consumidores y stakeholders (8).
RAM (RAND/UCLA Appropriateness Method)
Es un método de consenso de grupo desarrollado en los años ochenta por RAND Corporation (investigación y desarrollo) y UCLA (Universidad de California-Los Ángeles). Utilizando pruebas científicas actuales junto con la opinión de expertos, este método de consenso se desarrolló inicialmente para evaluar la sobreutilización/infrautilización de procedimientos médicos o quirúrgicos (6). Se emplea en nuestro caso a nivel clínico, cuando las prácticas se deben adaptar a un contexto antes de aplicarse o cuando los datos que respaldan la toma de decisiones son limitados (9).
En los últimos años ha incrementado la demanda de métodos innovadores para soportar y favorecer la generación de prácticas basadas en evidencia clínica, y es acá donde este método toma una gran relevancia ya que combina la mejor evidencia disponible con el juicio colectivo de expertos para generar declaraciones para el uso de una tecnología en salud (10). Esta evaluación de la idoneidad o adecuación se define como el hecho de que el beneficio para el paciente supera el riesgo de daño, por lo tanto, es conveniente usar la tecnología independientemente del costo (6,10).
Este proceso generalmente involucra varios pasos como: síntesis de evidencia, desarrollo de escenarios clínicos concurrentes, selección de panelistas, proceso de calificación y análisis de resultados (10). Todo inicia con la definición de dos grupos interdependientes, un panel central (grupo desarrollador) y un panel de expertos (panel completo). El panel central guía y provee información sintetizada al panel de expertos, la cual es usada para llegar a un consenso (6).
En primer lugar, este panel central lleva a cabo una revisión sistemática de literatura para proveer información de interés con el fin de guiar la toma de decisiones basada en evidencia. Luego de esto, un listado de escenarios clínicos (declaraciones) es desarrollado bajo un marco lógico consistente y relevante para la práctica clínica. Estos escenarios pueden incluir características de los pacientes, síntomas, procesos de diagnóstico e indicaciones para intervención (6,10).
En el proceso de calificación, los panelistas recibirán los escenarios propuestos con una escala tipo Likert en la que se les preguntará si una determinada intervención es adecuada para el paciente (6). Este proceso se realiza de manera anónima, en este caso es muy similar a un panel Delphi, donde reciben por correo el cuestionario (escala Likert, por lo general de 1 a 9). En este caso una intervención con puntuación de 1 a 3 se considera “inapropiada”, de 4 a 6 “incierta” y de 7 a 9 “apropiada”. Normalmente, el panel de expertos es limitado a 9 panelistas (rango entre 7 y 15), y se sugiere que sea un número impar para evitar un “empate”(6,10).
La segunda ronda se realiza cara a cara, o de manera sincrónica, guiada por un moderador con experiencia, acá se realiza la presentación de los resultados de las valoraciones individuales para todos los escenarios y se realizará un debate sobre las áreas de incertidumbre o desacuerdo. Al contrario que otros métodos, acá no se intenta forzar al panel a lograr un consenso, por el contrario, el objetivo es entender los desacuerdos frente a los escenarios de intervención y determinar si estos desacuerdos se debieron a una falta de entendimiento o fatiga durante la primera ronda. Al final de la discusión se puede reconsiderar la calificación inicial a través de una nueva calificación de los escenarios discutidos para finalmente obtener el análisis estadístico requerido (6,10).
Esquema 2: Métodos para guiar un Proceso Deliberativo
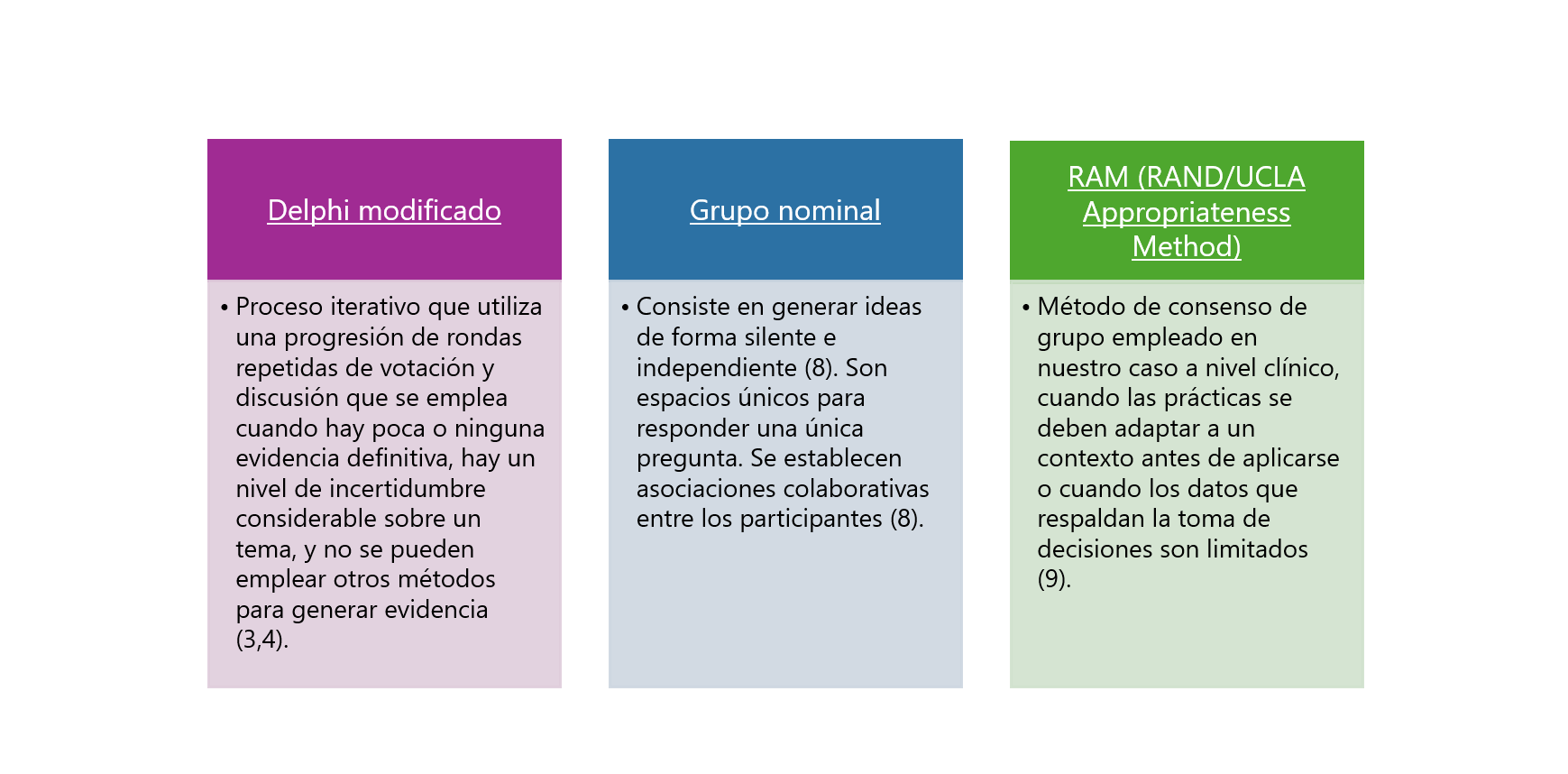
Elaboración Propia. Tomado de (3,4,8,9)
Elaboración Propia. Tomado de (3,4,8,9)
Bibliografía
1. Abelson J, Forest PG, Eyles J, Smith P, Martin E, Gauvin FP. Deliberations about deliberative methods: Issues in the design and evaluation of public participation processes. Soc Sci Med. 2003;57(2):239–51.
2. Bond K, Stiffell R, Ollendorf DA. Principles for deliberative processes in health technology assessment. Int J Technol Assess Health Care. 2020 Aug 1;36(4):445–52.
3. Niederberger M, Spranger J. Delphi Technique in Health Sciences: A Map. Front Public Health. 2020 Sep 22;8.
4. Eubank BH, Mohtadi NG, Lafave MR, Wiley JP, Bois AJ, Boorman RS, et al. Using the modified Delphi method to establish clinical consensus for the diagnosis and treatment of patients with rotator cuff pathology. BMC Med Res Methodol. 2016 May 20;16(1).
5. Nasa P, Jain R, Juneja D. Delphi methodology in healthcare research: How to decide its appropriateness. World J Methodol. 2021 Jul 20;11(4):116–29.
6. Nair R, Aggarwal R, Khanna D. Methods of Formal Consensus in Classification/Diagnostic Criteria and Guideline Development. Semin Arthritis Rheum. 2011 Oct;41(2):95–105.
7. Broder MS, Gibbs SN, Yermilov I. An Adaptation of the RAND/UCLA Modified Delphi Panel Method in the Time of COVID-19. J Healthc Leadersh. 2022;14:63–70.
8. Shang Z. Use of Delphi in health sciences research: A narrative review. Medicine (United States). 2023 Feb 17;102(7):E32829.
9. Campbell JL, Fletcher E, Abel G, Anderson R, Chilvers R, Dean SG, et al. Policies and strategies to retain and support the return of experienced GPs in direct patient care: the ReGROUP mixed-methods study. Health Services and Delivery Research. 2019 Apr;7(14):1–288.
10. Charles KR, Hall L, Ullman AJ, Schults JA. Methodology minute: Utilizing the RAND/UCLA appropriateness method to develop guidelines for infection prevention. Am J Infect Control. 2022;50(3):345–8.
Autores
- Andrea Chacón
