
Análisis de Impacto Presupuestal en Colombia de la prueba de HPV con genotipificación comparada con la citología.
junio 30, 2022
Implicaciones de la nueva reglamentación Decreto 441
octubre 10, 2022¿Qué es?
La disposición a pagar (DAP) refleja la máxima cantidad de dinero que un individuo pagaría por obtener un determinado bien público. (1)
¿Cuál es su importancia para los sistemas de salud?
La definición de este umbral como regla de decisión en la aceptación de nuevas tecnologías sanitarias permite establecer un criterio transparente, público y representativo que puede ayudar a mejorar la equidad y la confianza pública, así como la reducción de la arbitrariedad de los tomadores de decisiones. La fijación de un valor determinado para un país puede tener diversos retos como la metodología sobre la cual se definirá y sobre el ámbito de aplicación de la regla de decisión. (1,2)
¿Cuáles son los enfoques para estimar la Disposición a Pagar?
De manera general se han planteado 2 enfoques para determinar el valor del umbral de disposición a pagar, oferta y demanda; estos enfoques se diferencian por las fuentes de información consultadas para obtener la información y se describen en la siguiente figura:
Figura 1: Enfoques para determinar el Valor del Umbral

¿Cuál es el proceso general para estimar un umbral?
La estimación depende de las características del bien o servicio, de manera general se establecen 3 pasos para la estimación del umbral, evidenciados en la siguiente figura:

Elaboración propia. Tomado de: Vallejo-Torres L, García-Lorenzo B, Castilla I, Valcárcel-Nazco C, García-Pérez L, Linertová R, et al. On the Estimation of the Cost-Effectiveness Threshold: Why, What, How? Value in Health. 2016 Jul 1;19(5):558–66 y L. Vallejo-Torres. Disposición a pagar de la sociedad española por un Año de Vida Ajustado por Calidad. 2016.
¿Cómo se realiza cada paso de manera general?
Se describe al encuestado una serie de estados de salud concretos, usando instrumentos descriptivos de salud genéricos como el EQ5D. Estos instrumentos plantean un estado de salud a partir de una serie de dimensiones genéricas. Una vez descrito el estado de salud de interés, se procede a la transformación de esa descripción a valores de utilidad:

Dependiendo del formato empleado, se divide en:
Tabla 1: Formatos que se pueden emplear para la estimación del umbral
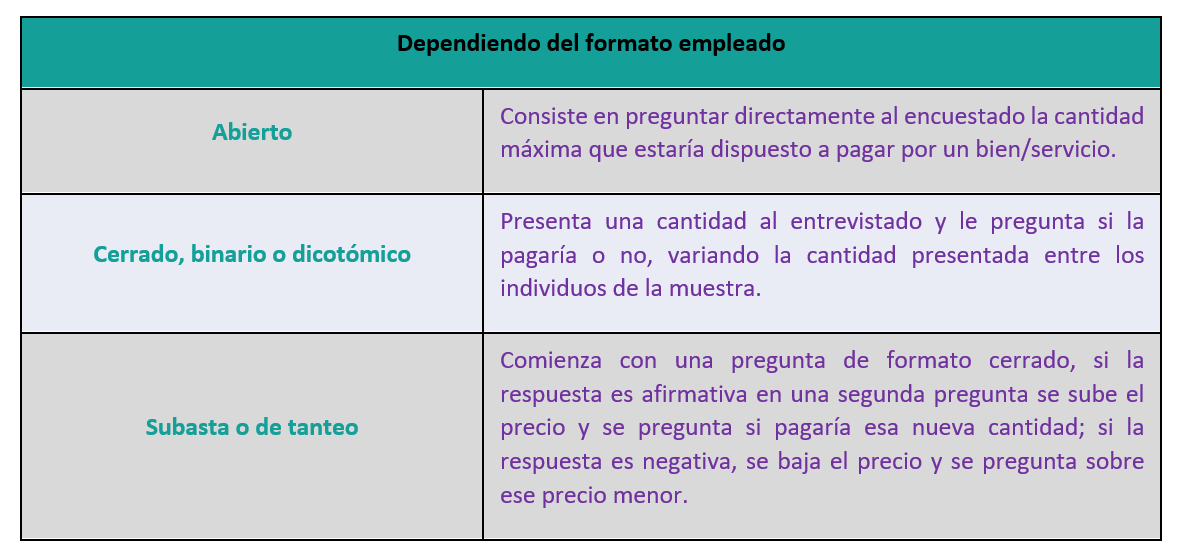
Elaboración propia. Tomado de: Vallejo-Torres L, García-Lorenzo B, Castilla I, Valcárcel-Nazco C, García-Pérez L, Linertová R, et al. On the Estimation of the Cost-Effectiveness Threshold: Why, What, How? Value in Health. 2016 Jul 1;19(5):558–66 y L. Vallejo-Torres. Disposición a pagar de la sociedad española por un Año de Vida Ajustado por Calidad. 2016
Nota: Se puede aplicar un formato mixto.
Dependiendo de la técnica se divide en:
Tabla 2: Técnicas empleadas para la identificación del umbral
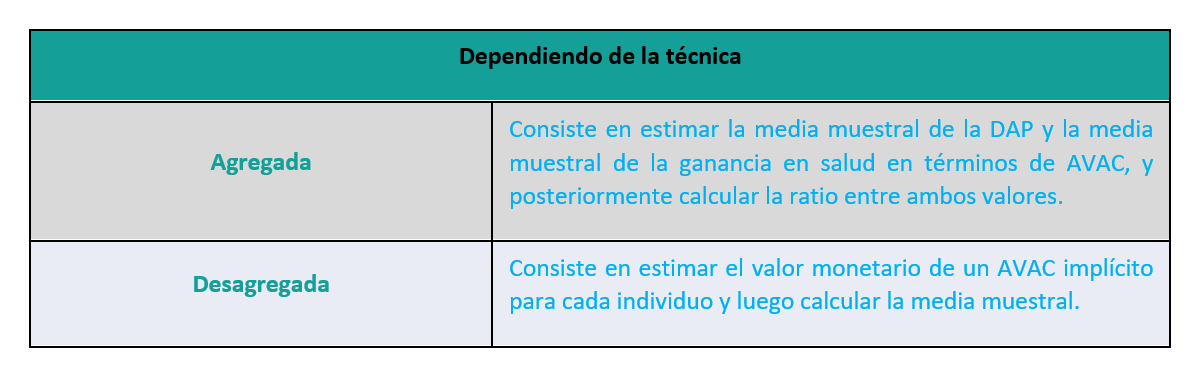
Elaboración propia. Tomado de: Vallejo-Torres L, García-Lorenzo B, Castilla I, Valcárcel-Nazco C, García-Pérez L, Linertová R, et al. On the Estimation of the Cost-Effectiveness Threshold: Why, What, How? Value in Health. 2016 Jul 1;19(5):558–66 y L. Vallejo-Torres. Disposición a pagar de la sociedad española por un Año de Vida Ajustado por Calidad. 2016
Nota: Teóricamente el método desagregado es más preciso. El Método agregado ha mostrado ser más apropiado a la hora de lidiar con valores extremos de las observaciones, generalmente estimaciones irreales del valor del AVAC declarado.
¿Qué limitaciones tienen las estimaciones?
Dentro de las limitaciones que se pueden destacar de la construcción de los umbrales tenemos:
- Supuesto de linealidad: Estimar el costo de un AVAC a partir de la DAP en pequeños cambios en un AVAC sin diferenciar la magnitud del cambio en resultados en salud o en costos puede afectar las estimaciones (no es lo mismo un cambio de 0,1 a 0, que uno de 0,7ª 0,8 aunque sea el mismo cambio de 0,1), también se pone en tela de juicio sobre el impacto que tienen cambios o mejoras en salud de distintas patologías que pueden tener afectaciones e impacto en la morbi-mortalidad del paciente diferente.
- Non traders: son respondedores de la encuesta que se atienden de 2 maneras i) no tienen disposición a pagar por un cambio en la utilidad (anteriormente declarada) por lo cual no se puede establecer una disposición a pagar y ii) no tienen asignado un cambio en salud, pero están dispuestos a pagar aun evidenciando la usencia de ganancias en salud (que se declaró como nulo), en este caso el respondedor paga por ningún cambio en su estado de salud.
¿Se han establecido Umbrales de DAP?
Países desarrollados han avanzado en la discusión, estimación y aplicación de umbrales de disposición a pagar, la mayoría de los países tiene reglas de decisión oficiales y otros las emplean como complementos para los tomadores de decisión.
El artículo de Vallejo-Torres et al (2016) (1) presenta un análisis de los diferentes umbrales establecidos en países que han hecho desarrollos propios para estimar su umbral; se destaca que se han reportado 36 estudios empíricos del enfoque de la demanda y sólo 1 desde el enfoque de la oferta. Los autores concluyen que de manera general los estudios del enfoque de la demanda tienen valores de disposición a pagar más elevados, generalmente sobreestimados y requieren grandes inversiones para su realización, mientras que, los del enfoque de la oferta, están en fases de desarrollo y pueden ser una gran oportunidad de investigación. Finalmente exaltan la importancia de tener varias fuentes de estimación que pueda dar respuesta a las necesidades de los diversos actores del sistema de salud y no se enfocan por recomendar un único método para realizar las estimaciones.
¿Cuál es el umbral que tenemos en América Latina?
Para el contexto latinoamericano no se han desarrollado umbrales formales, por lo cual, durante los últimos años, el umbral recomendado por la OMS en el 2001 (6)surge del reporte anual de salud del 2001, en el cual se dedicó un capítulo a la discusión de las metodologías que se usaron en el cálculo del umbral de Estados Unidos, se mencionan los fundamentos y las bases de datos que se emplearon para estimar el costo de año estadístico de productividad y como se llegó a la conclusión de estimar el umbral entre 1 a 3 PIB per cápita como límites razonables dentro de la información analizada; sin embargo, la recomendación nunca fue oficial y varios países, incluidos Colombia, asumieron este punto de corte para realizar sus estimaciones como sistema de salud. Cabe la pena resaltar que hay iniciativas en distintos países de la región en discutir y estimar umbrales propios.
¿Cuál es el umbral que tenemos en Colombia?
Desde la recomendación emitida en el 2001 nuestro país incluía esta recomendación como el referente en años ajustados por calidad y mencionado en el manual metodológico del Instituto de Evaluación Tecnológica en Salud (IETS) en el 2014.
En el año 2019 se presentó el trabajo de Mateo-Ceballos (7) en el cual, desarrolló un valor de umbral para el contexto colombiano desde el enfoque de la oferta; para ello, se realizaron estimaciones de años de vida ganado en los periodos de 2012 a 2016 y se tomó la información relacionada con la población del régimen contributivo de diversas fuentes de información públicas disponibles. Para la estimación de los años de vida ganados se emplearon modelos de supervivencia e información de 21 patologías principales para determinar los aportes de las ganancias en años de vida de esta población en el periodo analizado. El resultado obtenido de umbral de costo efectividad fue de $2.677 dólares por año de vida ganado. En pesos colombianos, este monto equivale a $8.772.177 COP (precio de 2019). Este umbral aplicaría para el ámbito de tecnologías cubiertas por el plan de beneficios a cargo de la unidad por capitación del régimen contributivo en el periodo 2012-2016.
Con este nuevo referente que se obtuvo con información histórica de los pagos ya realizados por ganancias en salud, se logra empezar a discutir los rangos que se pueden utilizar para establecer un umbral nacional y explicito; no es posible emplear inmediatamente el umbral estimado por Mateo-Ceballos ya que su estimación tiene limitaciones que pueden ser superadas con una propuesta de estimación del umbral para el contexto colombiano. Dentro de las limitaciones a superar se encuentran: i) mejorar la estimación de los resultados en salud, el ideal sería los años de vida ajustados por calidad, ii) ampliar la información a otros regímenes y tecnologías no cubiertas por el plan básico y iii) mejorar las bases de datos consultadas para establecer y cuantificar los resultados en salud y los resultados en costos.
En el año 2021 Espinosa Et al (8) presentaron una estimación basada en la oferta para el sistema de salud de Colombia, un país de ingreso medio donde múltiples aseguradoras, pagadas bajo reglas de capitación, administran las contribuciones de los ciudadanos y subsidios gubernamentales. Se emplearon bases de datos para estimar las ganancias en salud y el gasto para conseguirlas. El umbral se estimó en $4.487,5 dólares (en pesos colombianos, este monto equivale a 14,7 millones de pesos a precios de 2019) por años de vida perdidos evitados y de $5.180,8 dólares (en pesos colombianos, este monto equivale a 17 millones de pesos a precios de 2019) por años de vida ajustados por calidad ganados. Este resultado es cercano al valor de una vez el Producto Interno Bruto PIB per cápita para el año 2019 (9). Lo que sugiere la adopción de la recomendación generada por la OMS en el año 2001 (6), específicamente el umbral inferior de la recomendación para los años ajustados por calidad de vida.
Para el contexto colombiano contamos con diferentes valores de umbral de disposición a pagar y podemos emplearlos según el ámbito de toma de decisión, es muy importante la opción de incorporar un análisis con la variación del umbral empleado como regla de decisión que aporta a la discusión de los tomadores de decisiones.
Bibliografía
- Vallejo-Torres L, García-Lorenzo B, Castilla I, Valcárcel-Nazco C, García-Pérez L, Linertová R, et al. On the Estimation of the Cost-Effectiveness Threshold: Why, What, How? Value in Health. 2016 Jul 1;19(5):558–66.
- Bertram MY, Lauer JA, de Joncheere K, Edejer T, Hutubessy R, Kieny MP, et al. Cost-effectiveness thresholds: Pros and cons. Bull World Health Organ. 2016 Dec 1;94(12):925–30.
- L. Vallejo-Torres. Disposición a pagar de la sociedad española por un Año de Vida Ajustado por Calidad. 2016.
- Robinson LA, Hammitt JK, Chang AY, Resch S. Understanding and improving the one and three times GDP per capita cost-effectiveness thresholds. Health Policy and Planning. 2017 Feb 1;32(1):141–5.
- Andrés Pichon-Riviere, Michael Drummond, Sebastián García Martí, Federico Augustovski. Aplicación de la evidencia económica en la evaluación de tecnologías sanitarias y la toma de decisiones sobre asignación de recursos sanitarios en América Latina. 2021.
- Organización mundial de la salud. Conferencia de expertos sobre uso racional de los medicamentos [Internet]. Nairobi: 1985; 1986 [cited 2019 Feb 27]. p. 13. Available from: https://apps.who.int/iris/bitstream/handle/10665/200411/WHA39_12-Part-1_spa.pdf?sequence=1&isAllowed=y
- Ceballos Gonzalez Mateo. ESTIMACIÓN DEL UMBRAL DE COSTO-EFECTIVIDAD EN SALUDPOR AÑO DE VIDA GANADO PARA COLOMBIA. 2019.
- Espinosa O, Rodríguez-Lesmes P, Orozco L, Ávila Di, Enríquez H, Romano G, et al. Estimating cost-effectiveness thresholds under a managed healthcare system: experiences from Colombia. Health Policy Plan [Internet]. 2022 Mar 1 [cited 2022 Aug 10];37(3):359–68. Available from: https://pubmed.ncbi.nlm.nih.gov/34875689/
- PIB per cápita (US$ a precios actuales) – Colombia | Data [Internet]. [cited 2022 Aug 10]. Available from: https://datos.bancomundial.org/indicator/NY.GDP.PCAP.CD?locations=CO
AUTORES
- Rafael Alberto Niño: Líder de Proyectos – InValue HS
- Monica Tatina Ochoa: Gestora Técnica – InValue HS
- July Katherine Guavita: Gestora Técnica – InValue HS
